Минский реаниматолог: Были дни, когда только в одной нашей больнице умирали три-четыре человека

Врач рассказал о двух месяцах в реанимации с COVID-19.
Игорь Таболич работает анестезиологом-реаниматологом в 1-й клинической больнице Минска. Примерно два месяца их клиника целенаправленно принимала пациентов с COVID-19. Он без прикрас рассказал tut.by о своей работе.
— Пациенты с COVID-19 целенаправленно стали к нам поступать с начала мая, но и до этого у нас были пациенты с коронавирусом, так как скорая может привезти человека с симптомами инфаркта миокарда или декомпенсацией сахарного диабета, а на самом деле у него COVID-19. Для таких людей мы еще до того, как официально стали работать в том числе и как частично инфекционный стационар, организовали небольшой отдельный бокс.
Уже с мая наша больница была разделена на две зоны — «чистую» и «грязную». И мне кажется, что все было организовано достаточно неплохо, была поставлена работа. Нам не надо было проводить обмен пациентов между больницами: если у нас по ПЦР-мазку определялся пациент с COVID-19, мы его переводили из своей «чистой» зоны в «грязную». Или после того, как пациента вылечили, переводили его в «чистую» зону. Мы научились работать и, как мне кажется, работали хорошо.
У нас и реанимации были и «чистая», и «грязная». В «грязную» реанимацию постарались поставить работать более молодых медиков, кто живет отдельно от родных и чуть что их не заразит, у кого нет хронических заболеваний. Врачей постарше оставили в «чистой» реанимации. Я работал в «грязной». Тем не менее, мне кажется, что у нас было преимущество, потому что мы всегда были под защитой. Мы сами себе сделали шлюз, где могли снять средства защиты. То есть мы могли подойти к пациенту полностью экипированными, потом уйти от него, все обработать, с себя снять и выйти в «чистую» зону через шлюз. У наших коллег в «чистой» зоне шлюза не было. Да, они работали в респираторах или масках с пациентами с невыясненным анамнезом, но этого недостаточно для адекватной защиты. В итоге у нас в «грязной» реанимации коронавирусом заболело сотрудников меньше, чем в «чистой».
 Врачи делают шлюз перед началом работы с пациентами с COVID-19. Фото: Из личного архива врача
Врачи делают шлюз перед началом работы с пациентами с COVID-19. Фото: Из личного архива врача У меня был пациент, который попал в реанимацию с момента начала нашей работы с COVID-19. И при закрытии ковидной реанимации в конце июня я его перевел в другую больницу, он не был на ИВЛ. У него был тяжелый сепсис после ковидной пневмонии, сам вирус уже вылечили, но то, как организм из-за него пострадал, не позволяло его выписать.
COVID-19 — это как взрыв. И когда взрывчатки уже вроде нет, последствия-то остались. Сам COVID-19 может уйти, но повреждения остаются, от них никуда не деться. В первую очередь очень сильно страдают легкие. Даже пациенты, которые выживают после тяжелых пневмоний, после ИВЛ, выписываются с серьезным повреждением легких. И до конца непонятно, насколько легкие вообще восстановятся и какое качество жизни будет у этих пациентов. При этом до сих пор неясно, есть ли какие-то последствия для тех, кто переболел легко.
К нам поступали пожилые пациенты, которые, наслушавшись пропаганды, не верили в тяжесть заболевания. И вот когда все это видишь, понимаешь, что можно было предостеречь от заражения большую категорию людей. Я не сторонник строгого карантина. Между строгим карантином и отрицанием болезни — пропасть. На мой взгляд, можно было ввести явные ограничительные меры по мероприятиям с массовым скоплением людей, обязательный масочный режим в общественных местах, транспорте, социальное дистанцирование, перевод учреждений на удаленное обучение, надо было больше поддерживать группы риска и пенсионеров. Банально, бесплатно раздавать маски, нормально проводить информирование населения, чтобы люди знали о серьезности проблемы. Потому что, когда по телевизору говорят, что у нас проблемы нет, болейте чуть ли не на здоровье, то люди начинают в это верить и забывать про масочный режим, что надо мыть руки. Даже сам факт признания проблемы и возможность говорить об этой проблеме открыто, спасли бы не одну жизнь. Это мое личное мнение.
У меня был пациент, последний выживший в Хатыни. Очень адекватный пожилой мужчина и довольно крепкий, лежал у нас, у него был положительный тест на COVID-19. Потом он стабилизировался, и мы его перевели из реанимации, но в течение недели состояние снова ухудшилось, после чего снова доставили к нам, но помочь уже не смогли. У него не было тяжелых заболеваний, от которых он мог умереть в ближайшее время, если бы не коронавирус.
По сути у большинства, кто старше 30−40 лет, я могу найти хроническое заболевание, но с хроническими заболеваниями можно жить и 30, и 40 лет. Понятно, что с ними COVID-19 протекает тяжелее, вирус не позволяет такому пациенту легко выздороветь, у него меньше резервов для восстановления. Но та же избыточная масса тела — тоже отчасти хроническое заболевание и это фактор риска, который есть у четверти белорусов, но люди живут, а не умирают повально от избыточной массы тела.
У нас какое-то время в официальной статистике смертности по COVID-19 было до пяти умерших пациентов в день по стране. Но были дни, когда только в одной нашей больнице умирали три-четыре человека, у которых мог быть положительный результат теста на COVID-19. Порой посмертно в реанимации пациенту могут выноситься два основных диагноза, потому что мы не можем однозначно сказать, какое заболевание стало причиной смерти. Мы пишем два диагноза, и бывают ситуации, когда COVID-19 идет вторым диагнозом или вообще сопутствующим, а в статистику попадает первый. Пациенты с COVID-19 идут на вскрытие, но не все родственники хотят, чтобы родного им человека вскрывали, они говорят, что им все равно, какой диагноз мы напишем.
С начала работы с COVID-19 у нас не было никаких ограничений по ПЦР-диагностике на коронавирусную инфекцию. Мы ее назначали, когда считали нужным, но через некоторое время уже должны были писать очень строгие показания на проведение ПЦР и это согласовывать. Когда в Беларуси фиксировали по 900 с чем-то инфицированных в сутки, мы между собой, неформально, это связывали с мощностями лабораторий по тестированию, результаты тестов нам тогда приходили примерно в течение двух суток, для реанимации это был существенный срок. Но когда тестов стали проводить меньше, результат был уже готов в течение суток.
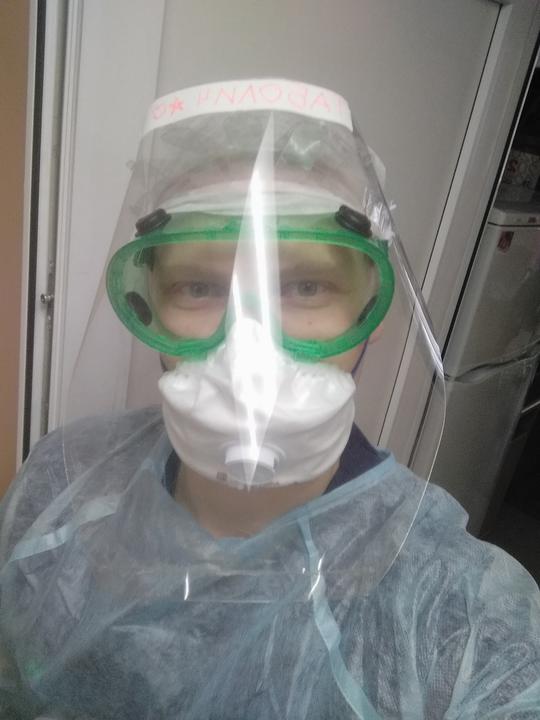 Фото: из личного архива врача
Фото: из личного архива врача В реанимацию с COVID-19, по моим наблюдениям, больше попадало мужчин, пациентов с избыточной массой тела, сахарным диабетом. Все факторы риска, описанные в научных источниках, действительно, у пациентов были. Любое хроническое заболевание снижало шансы пациента на выживание. С ИВЛ мы снимали пациентов, но не много. ИВЛ — это не средство лечения, это средство поддержки, но если легкое поражено на 90%, то там помогать дышать уже нечему. Были ситуации, когда уже опускались руки: аппарат работает на 100%, ты больше ничего не можешь, но пациент не реагирует на это. Самым сложным за эти два месяца работы было осознание, что многим пациентам мы не в силах помочь. Что бы ты не делал, ты ничего абсолютно не изменишь.
Я из тех врачей, кто получил доплату за работу с пациентами с COVID-19, и я получил много. Но ситуация с доплатами посеяла негатив в коллективах между врачами и медсестрами. Кто-то получил все, а кто-то — ничего. На мой взгляд, это неправильно: если приняли решение о доплатах, то доплачивайте меньше, но всем, кто работает с пациентами напрямую, а не так, что надо потом доказывать, работал ты с ними или нет.
В конце июня отделения для пациентов с коронавирусом в нашей клинике закрыли, и больница стала возвращаться к режиму работы до пандемии. У нас реанимация на 18 коек. Нам сказали в течение двух дней «очиститься», так как больница возвращалась к привычному режиму работы. Говорили о том, что везде много мест, но в реальности все оказалось не столь радужно. В первый день на свободные койки ковидных реанимаций других больниц мы перевели только четырех пациентов — самых легких, без ИВЛ. С остальными мы не знали, что делать, мест не было. По итогу мы освобождали отделение почти неделю. Некоторые до перевода не дожили, других на свой страх и риск постепенно переводили на освобождающиеся места. Из трех пациентов на ИВЛ, которых мы перевели, двое умерли. Повлиял ли на это перевод, я не знаю, но сама по себе эта ситуация не из тех, которые хорошо сказываются на организме в тяжелом состоянии.
По материальной базе мы были готовы. У меня была только одна ситуация, когда ИВЛ не хватало и мне пришлось перевести пациента на транспортный ИВЛ, потом мы нашли другой аппарат, перекатили его из корпуса и поставили. Тем не менее проблему вируса все равно надо было признать и донести это людям, потому что и молодые люди до 40 лет с коронавирусом тоже умирали, к тому же, можно переболеть в легкой форме, но как это отразится на организме, еще неизвестно.
Как будет развиваться ситуация после того, как некоторые стационары перестали целенаправленно принимать пациентов с COVID-19, мы не представляем. Ясно, что вирус никуда не ушел и в любом случае пациенты с COVID-19 будут, потому что когда они поступают по скорой помощи, не всегда сразу можно выяснить их диагноз, но теперь у нас нет нормальной возможности работать через «грязную» зону и быть защищенными.
 30.01.2025
Генпрокуратура Литвы предупредила изготовителей «паспорта новой Беларуси» об уголовной ответственности
30.01.2025
Генпрокуратура Литвы предупредила изготовителей «паспорта новой Беларуси» об уголовной ответственности
 30.01.2025
Муж пассажирки разбившегося самолета American Airlines рассказал о ее последнем сообщении
30.01.2025
Муж пассажирки разбившегося самолета American Airlines рассказал о ее последнем сообщении
Новости и события в Беларуси и мире.
Пресс-центр [email protected]














