Грязная статистика
Почему умерших от коронавируса в России может быть намного больше.
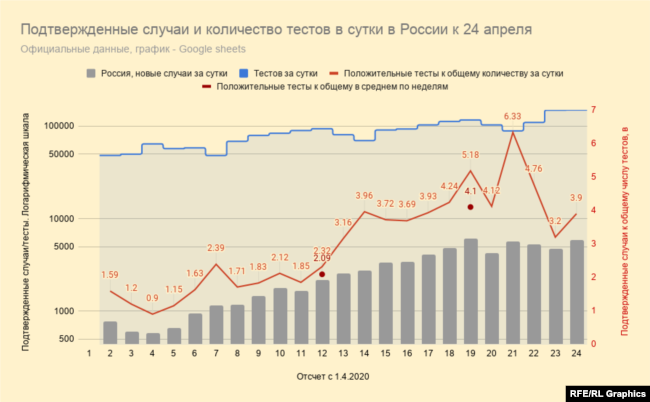
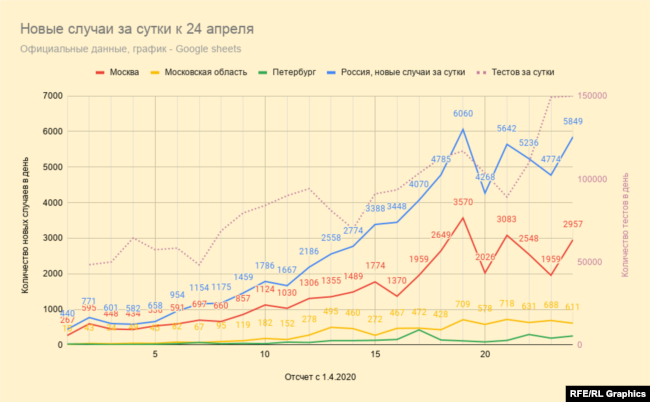
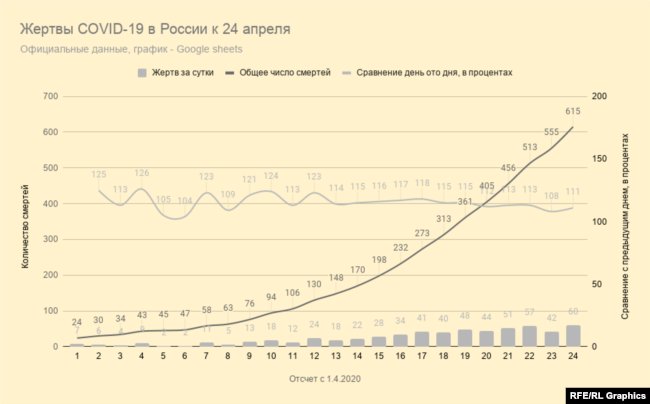
По состоянию на 24 апреля в России зафиксировано около 70 тысяч инфицированных COVID-19, а умерли, по официальным данным, 615 человек. Если верить этой статистике, в России от коронавирусной инфекции умирает намного меньше людей, чем в большинстве стран, уже побывавших на этом этапе эпидемии. Вместе с тем есть сообщения о том, что пациентам, умершим после тяжелой коронавирусной инфекции, в свидетельства о смерти вписывают другие заболевания. Так произошло со второй же умершей от COVID-19 в России женщиной: её сначала включили в коронавирусную статистику, но почти тут же исключили, заявив, что пациентка умерла от оторвавшегося тромба.
Значит ли это, что российские власти сознательно занижают статистику смертности от COVID-19? Владимир Школьников, демограф, специалист по смертности, исследователь Института демографических исследований Макса Планка (Германия) и научный руководитель Международной лаборатории исследований населения и здоровья ВШЭ (Россия), участник ряда комитетов ВОЗ, уверяет, что официальной статистике смертности от COVID-19 вообще не стоит уделять большого внимания – и не только той, что собрана в России. Учёт смертей, с одной стороны, сильно зависит от национальных особенностей и произвола конкретных врачей, а с другой – мировая система статистики в принципе не предназначена для сбора данных во время пандемии. Сравнивать разные страны по данным с сайтов-счетчиков бесполезно. Впрочем, метод достаточно точно оценить реальное число жертв COVID-19 существует и скоро начнёт применяться. Даже первые прикидки показывают, что настоящее число смертей от коронавирусной инфекции – на десятки тысяч больше, чем в международных официальных данных.
О том, почему статистические системы не справляются во время пандемии и как на самом деле подсчитать число смертей от COVID-19, Владимир Школьников рассказал в интервью «Радио Свобода».
– Пандемия в 2020 году: казалось бы, с современными возможностями сбора и обмена данными статистика должна стать мощным инструментом для прогнозирования, для принятия решений. В действительности мы почти ничего толком не знаем о числе инфицированных, хуже того – мы толком не знаем, сколько человек умерло от COVID-19. Почему?
– Я буду говорить главным образом как раз о статистике смертей. Обычно данные такого рода собираются национальными статистическими бюро. Это происходит в рутинном порядке. Факт смерти и причина смерти регистрируются в медицинском свидетельстве о смерти, а затем органами записи актов гражданского состояния. По итогам года все данные об индивидуальных смертях, случившихся в календарном году, сводятся вместе в таблицы статистической отчетности о смертях по полу, возрасту и причинам смерти. Между тем люди умирают каждый день. Кстати, вы знаете, сколько в разных странах в день умирает людей? Например, в нашей стране?
– Тысячи?
– Порядка 4 с половиной тысяч человек в день. В прошлом году умерло порядка 1,8 миллиона человек. Как я уже сказал, постепенно все медицинские свидетельства о смерти попадают в статистическое ведомство, где они табулируются по диагнозам (причинам смерти). Диагнозы кодируются по системе Всемирной организации здравоохранения, которая называется "Международная классификация болезней и причин смерти десятого пересмотра" (МКБ-10). В каждом свидетельстве о смерти указываются три причины смерти: непосредственная причина, дальше причина, которая привела к непосредственной, и наконец так называемая "основополагающая" (underlying) или основная причина смерти, которая является началом и основой всего патологического процесса. Именно эта третья причина смерти потом и идет в статистику причин смерти.
– И эта процедура обычно работает не в реальном времени?
– Конечно, всё происходит с некоторым запозданием. В разных странах скорость обработки данных смертности разная. В Швеции все делается быстрее, а в Италии намного медленнее. В большинстве развитых стран окончательное распределение по причинам становится доступным ближе к концу следующего года. В нашей стране – в сентябре-октябре следующего года. В то же время в России и других странах существует также так называемая "оперативная" информация о смертности. В России существуют помесячные числа умерших. В этой статистике нет детальных данных по возрасту и выделены всего несколько причин смерти, которые представляют для нашей страны традиционный интерес, – например, алкогольные причины смерти. Подробной разработки по причинам смерти нет. Эта "оперативная" информация идет с опозданием примерно на два месяца. Это всё, чем мы располагаем в области официальной статистики. И, в общем-то, многие развитые страны мира находятся в таком же положении. Хотя есть много стран, в которых доступны более оперативные полные данные общей смертности, что особенно важно иметь в таких ситуациях, как данная эпидемия.
– В условиях пандемии особые требования к оперативности?
– Да, пандемия предъявляет особые требования к статистическим данным. Мы знаем, что в большинстве стран вплоть до последней недели марта ситуация со смертностью была практически нормальной, а в апреле развернулся ее резкий рост. Возникла срочная потребность именно в оперативном мониторировании ситуации не только со смертностью, но и с выявлением новых случаев заболевания и с госпитализациями.
Пока эпидемия была в Китае, было не очень понятно, чего ожидать, тем более что китайская статистика это во многом "вещь в себе". Но когда вирус появился в Европе, быстро стало понятно, что нагрузка на медицину будет очень большой. Дело в том, что система здравоохранения настроена на определенные профили патологии, в которых преобладают хронические болезни. Например, реанимационные койки. Пациент после операции, например, сердечно-сосудистой некоторое сравнительно небольшое время должен быть в реанимации – в основном для таких случаев, а также для других острых состояний нужны эти койки. Количество таких коек ограниченно, кроме того, они дорогие. И вдруг возник другой профиль патологии – и система стала сигнализировать о нехватке реанимационных коек, а поступают всё новые больные... И все поняли, что мы имеем дело с очень серьезным вызовом.
Cрочно понадобилось знать, как развивается эпидемиологическая ситуация в отношении потока больных и смертей. Потребовалось срочно актуальное поступление данных о смертности. В каждой стране это было сделано по-разному. В одних странах (Англия, Нидерланды) налажен ежедневный учет смертей среди пациентов больниц, у которых было подтверждено заражение коронавирусом, в других (Франция, Бельгия) учитывались также смерти среди заболевших в домах престарелых. В некоторых странах (Италия, Испания) производилось тестирование умерших на коронавирус и (в случае наличия) регистрировалась смерть от COVID-19. В других странах (Германия) при регистрации причины смерти учитывается, в основном, прижизненный диагноз.
Таким образом, данные о подтвержденных заболеваниях и смертях от коронавируса слабо сопоставимы между странами, и их смысл может даже варьировать по периодам времени в одной и той же стране. Траектории стран в пространстве "заболеваемость-смертность" расходятся буквально веером. Трудно поверить, что на одном и том же уровне заболеваемости во Франции или Бельгии от коронавируса умирает в 5–7 раз больше людей, чем в Германии или Дании. Понятно, что заболеваемость отражает охват населения тестированием. Таким образом, это уже не те официальные данные, которые идут из статофисов, из официальных агентств. Про те данные мы понимаем, как они устроены, знаем их свойства. А с этими совсем другая ситуация. Когда мы смотрим на разные сайты с мировыми счетчиками, мы видим странные вещи, которые сразу бросаются в глаза статистикам. Всё это произошло и происходит потому, что необходимость срочно наладить хоть какой-то мониторинг и дать информацию новостным агентствам перевесила необходимость обеспечения качества и сопоставимости данных. Это вопрос приоритета. Нужно сообщать людям новости, тут уже порой не до качества. Возможно, надо было бы остановиться, подумать, договориться о какой-то общей системе. Но в реальности это, конечно, было невозможно.
– Договориться о стандартах – это чья задача и ответственность? ВОЗ?
– Видимо, да. Хотя с инициативой мог бы выступить и Евростат, есть и национальные статофисы. Но ВОЗ всё время опаздывает. ВОЗ довольно быстро ввела в классификатор новую причину смерти – от COVID-19. Но только 16 апреля они выпустили инструкцию, как кодировать эту причину смерти. И то эта инструкция... она довольно расплывчатая. Они там пишут, что эта рекомендация делается для "наблюдения", surveillance.
То, что сейчас предлагает ВОЗ, противоречит обычной практике установления причины смерти. Вот смотрите, у нас регулярно бывают эпидемии обычного гриппа. Например, очень серьезная эпидемия была во многих странах в 2015 году. Ещё одна очень серьезная эпидемия была в 2018 году, грипп H2N3. Они приводили к большим повышениям смертности, на 12–17% в зимние месяцы, хотя в 2018 году был еще один пик в марте, вызванный другим вирусом гриппа – B/Ямагата. Мы видим в данных повышение общей смертности (смертности от всех причин) выше ожидаемого уровня в течение 12–16 недель зимнего сезона, но если мы посмотрим на смертность конкретно от гриппа и пневмонии, то увидим очень маленькие числа, несравнимые с этим повышением. Почему? Потому что среди тех, кто умирает от гриппа, очень много пожилых людей, они страдают сердечно-сосудистыми, онкологическими, респираторными и другими серьезными хроническими заболеваниями, без которых вряд ли бы многие из них умерли во время эпидемий гриппа.
Поэтому врачи, как правило, это интерпретировали не как "смерть от гриппа", а как "смерть от основного тяжелого заболевания", которое было отягощено гриппом. А грипп, может быть, отметят в свидетельстве о смерти как "сопутствующее заболевание", и в статистику смертности по этим причинам грипп вряд ли попадет. То есть при обычном гриппе мы сам грипп – как причину смерти – в статистике почти не видим даже в очень серьезные эпидемии. Но сейчас ВОЗ дает совершенно новую, другую инструкцию: если COVID-19 у человека установлен, то писать "COVID", за исключением очевидных случаев, когда, например, у человека COVID был, но он уже выздоровел и умер от совершенно другой причины. Или он болел, но умер явно не от инфекции, а, к примеру, покончил с собой или попал под машину. Вот эта новая инструкция продвигается ВОЗ для того, чтобы унифицировать практику регистрации и обеспечить сопоставимость данных между странами. ВОЗ старается как бы увеличить регистрацию COVID, но она это делает только 16 апреля! Независимо от того, правильно это предложено или неправильно, всё равно слишком поздно. Большая часть эпидемии во многих странах уже, как мы надеемся, позади.
Кроме того, правила, которые вводит Всемирная организация здравоохранения, могут по-разному применяться разными медицинскими национальными системами. Регистрация причины смерти – дело довольно субъективное.
– Насколько субъективное?
– Свидетельства о смерти каждый день выписываются врачами. И врачи придерживаются определённых правил. Эти правила, в принципе, определяются Всемирной организацией здравоохранения. Но дело в том, что основной принцип установления диагноза в свидетельстве о смерти – это каузальная последовательность. Есть какая-то основная патология, она может осложняться в силу ее прогрессирования или сопутствующих заболеваний, наконец наступает смерть. У неё есть непосредственная причина, которая часто отличается от основного заболевания (в конце концов, смерть любого человека происходит от остановки сердца или остановки дыхания). Вот эту каузальную последовательность нужно уложить в три причины, фигурирующие в медицинском свидетельстве о смерти. В качестве основной причины смерти должна быть указана именно изначальная, основная патология. Но ВОЗ иногда меняет правила, вот как сейчас. В прошлый раз они это сделали в районе 2010 года: это касалось регистрации деменции, болезни Альцгеймера – как причин смерти. До 2010 года людям с болезнью Альцгеймера в качестве основной причины смерти ставили сердечно-сосудистые диагнозы. Но в 2010 году ВОЗ решила, что сочетание ССЗ с деменцией должно интерпретироваться как смерть от деменции. И смертность от болезни Альцгеймера и деменции резко увеличилась. Это в некотором смысле способ подчеркнуть значимость патологии среди других причин смерти. В случае с COVID-19 ВОЗ действует похоже. Но вот как эта инициатива "сработает" в разных странах... Врачи за много лет привыкли к определенному алгоритму действий, и не так-то просто это изменить. Скорее всего, в разных странах к этому отнесутся по-разному и будет определенная инерционность.
– Может быть, это уже заметно? Есть разительное отличие между числом смертей от коронавируса, которые регистрируют в Восточной и в Западной Европе – в Восточной их в основном намного меньше. Это может быть следствием каких-то национальных традиций, подходов к регистрации смертей?
– Нужен способ измерения воздействия пандемии на смертность, независимый от субъективности регистрации причин смерти и регистрации заболеваемости. Можно просто взять количество умерших на определенной неделе и сравнить с обычно наблюдаемым на этой неделе года по опыту последних лет. Также можно сравнить недельную смертность с данными недельной же смертности во время прошлых эпидемий. Мы это сейчас посчитали для Англии и Уэльса. Последняя неделя, по которой сейчас есть данные в Англии и Уэльсе, – это 15-я неделя 2020 года, с 6 по 12 апреля. На ней в Англии умерло более 18 тысяч человек. Обычно на этой неделе умирает около 11 тысяч. Значит, "избыточная смертность" – приблизительно 7 тысяч. При сравнении с эпидемией гриппа 2015 года "избыточная недельная смертность" 3 тысячи. Этот способ оценки, на мой взгляд, наиболее объективный. Статистика обладает определенной "мягкостью". А вот эта мера, сравнение со средним количеством смертей на той же неделе, – она объективна. Мы с коллегами написали письма в The Financial Times и в медицинский журнал The Lancet, в которых призываем статистические офисы всех стран срочно наладить выпуск данных недельной смертности от всех причин.
И в Европе Евростат уже организовал сбор этих данных – вот-вот их начнут публиковать, некоторые национальные статистические агентства уже эти данные о недельной смертности поставили на свои сайты, это 12–14 стран.
– Как раз о них идет речь в статье, опубликованной в The New York Times, где утверждается, что уже есть как минимум 25 тысяч неучтенных смертей от COVID-19?
– Да, примерно о них, хотя они сделали небольшие ошибки в расчетах. Я давал для этой публикации соответствующий комментарий. Это тот самый способ, о нём написали в The New York Times, о нём написали в The Economist.
– Но в это число "избыточных" смертей на фоне коронавирусной пандемии попадают не только те, кто умер непосредственно от инфекции, но и, например, те, кто умер от других болезней, из-за того, что не получил медицинской помощи, потому что система перегружена COVID-19.
– Верно. Есть данные, что уменьшилось число диагностических процедур, снизилась обычная медицинская активность в отношении хронических болезней. Во Франции мои коллеги заметили, что увеличилась смертность на дому от инфаркта и инсульта, потому что люди тянут с обращением в больницы до последнего. Похожая ситуация в Италии. Это негативный тренд, а есть и позитивный. Молодые люди сидят дома, значит, снижается, наверное, смертность от травматизма. Но все-таки в статистике при оценке "избыточной смертности" преобладающее значение имеет собственно эпидемия. Если буквально понимать то, что сейчас публикуют "мировые счётчики", то получается, что система здравоохранения в Германии работает во много раз лучше, чем та же система во Франции. Кто знаком с этими системами, понимает, что обе они довольно хорошие. А на различия между Германией и Францией в соотношении между числами смертей и числами заболеваний COVID-19 влияет активность выявления вируса у населения. Кроме того, сложно сравнивать Францию с Англией. Франция включает в учет смертей от COVID смерти, произошедшие в домах престарелых, а Англия не включает.
– То есть смотреть на текущие данные по количеству смертей, которые предоставляют разные национальные системы, за которыми ежедневно следим, смысла не имеет?
– Нет, имеет, и вот в каком плане. Имеет смысл внутри данных одной страны смотреть на тренд. Потому что в момент Т+1 система регистрации примерно та же, что и в момент Т. Там тоже бывают изменения способов регистрации, но, как правило, менее значительные. В той же Германии три раза произошло изменение определенных процедур, но всё же тренд в основном правильный. Еще одна проблема – смерти не попадают в статистику в реальном времени. Скажем, 15 апреля вы видите в счетчике: за последние сутки умерло столько-то человек. В большинстве стран это сведения о смертях, поступившие в этот день. В действительности же смерти произошли некоторое время назад, часть позавчера, часть позапозавчера, примерно 85% этих смертей в Англии, например, произошло в течение последних 5–6 дней. По-хорошему, эти данные нужно распределять по реальной дате смерти, а не по дате сообщения. Когда мы перераспределили английские данные по дате, то получился правильный колокол – и мы, кстати, из него увидели, что уже 9 апреля началось снижение. А когда мы смотрим на ежедневные сообщения, то мы видим "пилу", которая не отражает реальный спад эпидемии. Но все-таки и эти "плохие данные в счетчиках" через какое-то время пойдут вниз и мы заметим смену тренда, пусть и с запозданием. А вот сравнивать Францию с Германией по этим данным не имеет смысла. Осталось подождать одну-две недели, и можно будет посмотреть на недельные данные общей смертности по Германии и Франции. Вот там мы увидим реальную картину.
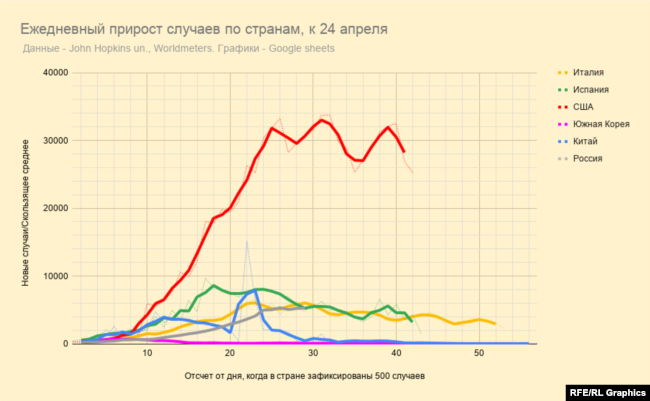
– Во многих странах, в том числе Испании, Италии, США, число новых выявленных заражений и число смертей перестало расти. Это – стадия плато и можно надеяться, что эпидемия скоро закончится?
– Не знаю. То, что снижение, – это ясно. А каким оно будет, с какой скоростью она пойдет, будет ли, например, второй пик – пока неизвестно.
– Вот в России начиная с понедельника число ежедневных выявленных случаев инфицирования перестало расти, хотя оно росло всю прошлую неделю. Вот из этого стоит делать какие-то выводы о смене тренда, о достижении плато?
– Я не уверен. Я вообще не ориентируюсь на количество случаев, это уж очень субъективная величина – сколько делают тестов, кому делают тесты. Известно, что есть много бессимптомных носителей. Число новых случаев – сомнительный показатель. На что можно ориентироваться, так это на поток тяжелых пациентов, которые поступают в больницы. И в некоторых счётчиках такие сведения есть. Когда мы увидим, что поступление новых пациентов с серьёзными симптомами в больницы начинает снижаться, то есть реанимационные койки начинают освобождаться, – это как раз будет означать, что эпидемия идет на спад. Но вы должны учитывать, что я все-таки специалист в области именно смертности, продолжительности жизни. Вопросы инфекции – не моя основная область интереса.
– Давайте про смерти и про Россию спрошу очень конкретно. В России зафиксировано очень мало смертей от COVID-19 в сравнении с тем, что было в других странах на той же стадии эпидемии. Это подозрительно? Это говорит о какой-то национальной особенности в учете смертей?
– Я бы порекомендовал сконцентрировать внимание именно на случаях смерти от всех причин в еженедельном и даже в ежедневном режиме. Это будет более объективно и позволит правильно оценить масштабы эпидемии с точки зрения населения. А также сравнить её с предыдущими эпидемиями и с тем, что сейчас происходит в других странах.
– Когда эпидемия только начиналась, все бросились считать летальность – делить число выявленных зараженных на число умерших. Довольно быстро пришлось прислушаться к экспертам, что это не имеет смысла делать – и выявляются не все, и до конца пандемии ещё далеко. Тем не менее, на сегодняшний день можно что-то сказать о новом коронавирусе – насколько он на самом деле смертелен?
– Существует немного корректных оценок летальности COVID-19. Чтобы ее вычислить, нужно иметь замкнутые районы и данные по ним очень хорошего качества. Важное место здесь занимают данные с круизного лайнера Diamond Princess: три тысячи с лишним пассажиров, 700 заразившихся и 10 смертей. Это самая на сегодняшний день точная оценка case fatality – это около 2%, infection fatality – это 0,9%. Но лайнер – особые условия, их нельзя просто так экстраполировать на все население. А по другим данным что-то вычислять ещё сложнее. Да, мы видим, что, допустим, в Германии очень низкое отношение числа смертей к числу случаев. Это почему? Это потому, что так мало смертей? Или потому, что Германия очень много случаев выявляет? Ведь в Германии очень большое число тестов делается на тысячу населения.
– Китай, где якобы эпидемия практически закончилась, – тоже не показатель?
– Китайская официальная общая статистика, с моей точки зрения, не заслуживает доверия. У них там просто константа была в течение длительного времени. Число случаев – 38 тысяч, что ли, ежедневно плюс-минус буквально 200 или 300. Это же невозможно! Она должна или вверх идти, или вниз. Специалисты это хорошо понимают. Но это общая официальная статистика, а есть локальные данные более высокого качества, которые специалисты получили, например, в отдельных госпиталях и районах Уханя. Но таких данных очень мало.
– И все-таки сейчас уже можно сказать наверняка, что COVID-19 опаснее гриппа?
– Конечно, это более опасный вирус. Оценки колеблются, но минимум в 3,5–4 раза более летальный, а максимум в 10 раз. Кроме того, этот вирус обладает большим потенциалом распространения, более длительным (по сравнению с обычным гриппом) инкубационным и латентным (доклиническим) периодом. Вследствие этого им одномоментно может заражаться большое число людей, часть которых одномоментно поступает в клиники. Мы знаем также, что больные часто требуют длительной госпитализации. Создается огромный спрос на койки интенсивной терапии.
– Вы можете дать какой-то прогноз, когда всё это закончится?
– Нет. Прогнозировать пока очень трудно. Характеристику пика, который сейчас происходит, пика весны 2020 года – мы скоро узнаем. Но будет ли ещё подъем? Что будет с населением в Германии или в Японии, допустим, – в странах, где пока как будто бы ниже смертность и меньше распространение вируса? Жизнь вирусов и жизнь людей – они идут параллельно.
По просьбе Радио Свобода, Инна Данилова, коллега Владимира Школьникова по Институту демографических исследований Макса Планка и Высшей школе экономики, резюмировала причины, по которым официальные данные о смертях от коронавирусной инфекции – плохой источник информации, особенно для сравнения ситуации в разных странах.
Насколько широко и кому делается тестирование. Чтобы знать, что человек умер от COVID-19, – надо знать, что вирус у него был.
Берется ли мазок на вирус после смерти. При каких условиях? Тут могут быть и есть разные подходы между странами. Например, в США и Великобритании рекомендуется брать мазок в случае, если было подозрение на COVID-19. В Германии сначала говорили, что посмертное тестирование не делают, так как стараются выявить инфекцию до того, как человек умер. Позднее вроде как стали говорить, что "могут" делать при подозрении на COVID-19, но делают ли и кому делают – вопрос.
Как отчитываются о ковид-смертях. На основании какого критерия. По всей видимости, в некоторых странах (Италия, США) подход такой: если COVID-19 в принципе был у умершего – включаем в статистику. В других пытаются определить, мог ли вирус, даже присутствуя в организме, привести к смерти. То есть тут непонятно: кто отчитывается о "смертях от", а кто – о "смертях с".
Если учитывают "смерти от" – как определяют причину смерти. Вообще вся статистика причин смерти, привычная нам (например, статистика по причинам смерти на сайте ВОЗ или на сайте Росстата) – это статистика по первоначальной причине смерти. Первоначальная причина смерти – болезнь или травма, запустившая цепь событий, приведших к смерти. И это всегда одна причина. Определить ее, когда человек болеет сразу несколькими болезнями, не всегда бывает легко. Известно, что для некоторых причин смерти в разных странах очень разные подходы к выбору первоначальной причины смерти. Например, в случае диабета. Разница в смертности от диабета по странам огромна. Но эта разница отражает не реальную разницу в смертности, а разницу в подходах. То же самое с гриппом. Такое же может быть и с коронавирусной инфекцией. В случае COVID-19 (как и в случае гриппа) умершие – это часто люди с уже имеющимися хроническими заболеваниями. Если человек умирает с коронавирусной инфекцией от пневмонии и острого респираторного дистресс-синдрома – понятно, что причина смерти это именно COVID. Но если он на фоне инфекции умирает от своего основного заболевания – то врачи должны определить, явился ли COVID-19 первоначальной причиной смерти, он поспособствовал смерти или он вообще просто был, но никак не повлиял на ход патологического процесса, приведшего к смерти. И тут могут быть разные подходы между странами в том, как они это определяют.
Долгое время ВОЗ не давала инструкций, как кодировать смерти от COVID. Было только сказано: вот такие МКБ-коды для новой болезни, и надо кодировать по тем же правилам, что и грипп. Инструкции (хотя все еще не слишком внятные) появились лишь 16 апреля.
Новости и события в Беларуси и мире.
Пресс-центр [email protected]
















